Irrégularités des règles, pilosités excessives, kystes aux ovaires… Derrière ces manifestations se cache parfois un dérèglement hormonal sournois : le syndrome des ovaires polykystiques (SOPK). Considéré comme le trouble endocrinien le plus fréquent de la femme en âge de procréer, le SOPK concerne pas moins d’1 femme sur 10. Pourtant, ce syndrome reste méconnu et sous-diagnostiqué.
Crédit vidéo © Pourquoi Docteur – YouTube

Symptômes
Troubles menstruels
80 % des femmes atteintes d’un SOPK présentent des troubles du cycle menstruel. Il peut s’agir :
- D’irrégularités des cycles avec des durées très variables pouvant aller de moins de 21 jours à plus de 3 mois ;
- De ménorragies (règles très abondantes) ;
- D’aménorrhée primaire (absence de première règle à 16 ans) ou secondaire (absence de règles sur plus de 3 mois) ;
Ces troubles sont liés à des ovulations peu fréquentes ou absentes, on parle alors d’oligo-ovulation ou d’anovulation.
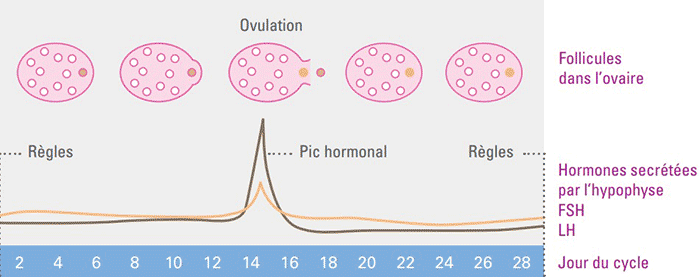
Crédit illustration © Hôpitaux universitaires de Genève
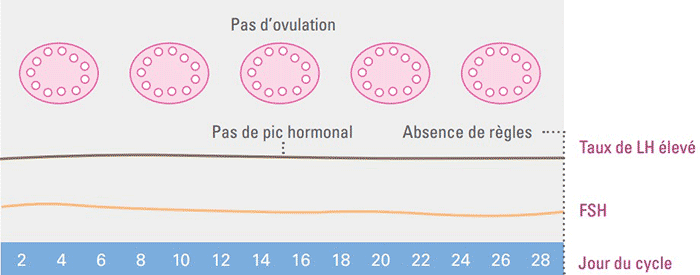
Crédit illustration © Hôpitaux universitaires de Genève
Signes d’hyperandrogénie
60 à 80 % des femmes avec un SOPK présentent des signes d’hyperandrogénie, c’est-à-dire un excès d’hormones masculines (androgènes), notamment la testostérone.
Cela peut se traduire par :
- Un hirsutisme : pilosité excessive au niveau du visage, de la poitrine, du ventre ou des cuisses ;
- Une alopécie androgénique : chute de cheveux d’allure masculine au niveau des tempes et du sommet du crâne ;
- De l’acné : acné séborrhéique touchant surtout les zones riches en glandes sébacées comme le visage, le dos et la poitrine.
Aspect des ovaires à l’échographie
À l’échographie pelvienne, les ovaires apparaissent augmentés de taille, mesurant au moins 10 cm3, et de morphologie polykystique.
On observe à leur périphérie de multiples petits kystes qui sont en fait des follicules ovariens ayant arrêté leur maturation. Le stroma ovarien est également épaissi.
Autres symptômes possibles
D’autres manifestations peuvent être associées :
- Prise de poids ou obésité dans 50 à 80 % des cas ;
- Infertilité dans 74 % des cas ;
- Anxiété, dépression (2 fois plus fréquente) ;
- Apnée du sommeil : syndrome d’apnées hypopnées obstructives du sommeil (SAHOS).
Causes et facteurs de risque
Causes exactes inconnues
Les causes exactes du SOPK restent inconnues à ce jour. Néanmoins, plusieurs mécanismes physiopathologiques entrent en jeu.
On sait que le SOPK résulte d’un dérèglement multi-hormonal impliquant :
- Une augmentation de la sécrétion des hormones masculines (androgènes) par les ovaires et les glandes surrénales ;
- Une augmentation des taux de l’hormone lutéinisante (LH) hypophysaire ;
- Une résistance à l’action de l’insuline au niveau des tissus périphériques.
Ces anomalies conduisent à un blocage de la maturation folliculaire et donc des ovulations.
Rôle des facteurs génétiques et épigénétiques
Une prédisposition génétique joue un rôle majeur dans la survenue du SOPK. Des études montrent que le risque de développer un SOPK est multiplié par 7 en cas d’antécédents familiaux au premier degré.
Certains gènes candidats ont été identifiés, notamment ceux codant pour les récepteurs à la FSH, à l’insuline ou aux androgènes.
Des facteurs épigénétiques, c’est-à-dire des modifications de l’expression de certains gènes au cours de la vie, pourraient également favoriser le SOPK.
Influence des perturbateurs endocriniens
L’hypothèse d’un rôle des perturbateurs endocriniens est évoquée mais reste à confirmer. En effet, l’exposition in utero à certains composés chimiques mime des hormones et pourrait modifier la régulation hormonale à long terme.
Risque augmenté en cas d’antécédents familiaux
Le risque de SOPK est multiplié par 7 chez les apparentées au premier degré de patientes atteintes. Il existe probablement une transmission autosomique dominante de certains gènes de prédisposition.
Le risque est également plus élevé chez les jumelles monozygotes et dizygotes par rapport à des sœurs non jumelles.
Diagnostic
Critères diagnostiques
Le diagnostic repose sur 2 des 3 critères suivants selon les recommandations de 2003 :
- Signes cliniques ou biologiques d’hyperandrogénie ;
- Troubles du cycle menstruel : oligoménorrhée ou aménorrhée ;
- Morphologie échographique de type polykystique des ovaires.
L’absence de symptômes visibles ne permet pas d’éliminer le diagnostic.
Examens à réaliser
Plusieurs examens sont nécessaires :
- Interrogatoire et examen clinique à la recherche de signes d’hyperandrogénie, de troubles du cycle, d’infertilité, de complications métaboliques ;
- Echographie pelvienne : recherche d’ovaires augmentés de taille (>10 cm3) et de morphologie polykystique ;
- Bilan hormonal : dosage de la LH, FSH, oestradiol, delta-4 androstènedione, testostérone totale et libre, SHBG ;
- Bilan biologique : recherche de troubles métaboliques associés avec bilan lipidique, glycémie à jeun et test d’hyperglycémie provoquée par voie orale (HGPO), transaminases hépatiques.
Complications à long terme

Surpoids et obésité
La prévalence de l’obésité est 2 à 3 fois plus élevée chez les femmes atteintes d’un SOPK, touchant 30 à 80 % d’entre elles.
Cette obésité est principalement abdominale, d’origine androgénique et aggravée par l’insulinorésistance.
Diabète de type 2
Le risque de diabète de type 2 est multiplié par 7 chez les femmes avec un SOPK. Sa prévalence atteint 10% chez les femmes de 20 à 29 ans et 75% chez les femmes de 65 à 74 ans.
L’intolérance au glucose et l’insulinorésistance précèdent souvent son apparition.
Maladies cardiovasculaires
Le SOPK majore le risque de maladies cardiovasculaires, notamment d’hypertension artérielle, de dyslipidémie, d’infarctus du myocarde et d’accidents vasculaires cérébraux.
Ce sur-risque serait lié à l’insulinorésistance, à l’obésité abdominale et à l’inflammation chronique.
Cancer de l’endomètre
Les patientes avec un SOPK ont 2 à 6 fois plus de risque de développer un cancer de l’endomètre.
En effet, l’anovulation chronique entraîne une imprégnation œstrogénique de l’endomètre qui peut évoluer vers la cancérisation.
Infertilité
Le SOPK est responsable de 30 à 40 % des cas d’infertilité féminine. En effet, l’oligo-ovulation et l’hyperandrogénie qu’il entraîne sont à l’origine de difficultés pour concevoir.
74 % des femmes avec un SOPK présentent une infertilité primaire ou secondaire.
Traitements
Modification du mode de vie
La première ligne de traitement repose sur la modification du mode de vie avec 3 axes prioritaires :
- Alimentation équilibrée pauvre en sucres rapides et graisses saturées ;
- Activité physique régulière d’intensité modérée visant 30 à 60 minutes par jour ;
- Perte de poids chez les femmes en surpoids ou obèses par un régime hypocalorique.
Ces changements permettent de lutter contre l’insulinorésistance, de rétablir l’ovulation et de prévenir les complications métaboliques.
Traitements médicamenteux
En cas d’échec des mesures hygiéno-diététiques, un traitement médicamenteux peut être instauré.
Les principales classes thérapeutiques utilisées sont :
- Les contraceptifs oestroprogestatifs ;
- Les anti-androgènes ;
- Les sensibilisateurs à l’insuline comme la metformine ;
- Les inducteurs de l’ovulation comme le citrate de clomifène.
Le choix dépendra des objectifs thérapeutiques : contraception, lutte contre l’hyperandrogénie, ovulation.
Chirurgie : drilling ovarien
En cas d’échec du traitement médical, une technique chirurgicale peut être proposée : le drilling ovarien.
Il s’agit de perforer l’ovaire en quelques points, entraînant une diminution de sa production d’androgènes. Ce geste permet de rétablir l’ovulation et la fertilité dans environ 50 % des cas.
Grossesse et SOPK
Impact du SOPK sur la fertilité
La fertilité des femmes atteintes d’un SOPK est diminuée, 74 % d’entre elles présentant une infertilité primaire ou secondaire.
Cette baisse de fertilité est due à l’oligo-ovulation et à l’hyperandrogénie associées au SOPK. Le délai pour concevoir est ainsi allongé.
Solutions pour augmenter ses chances de concevoir
Plusieurs solutions permettent d’améliorer les chances de grossesse chez les femmes ayant un SOPK :
- Modification du mode de vie ;
- Traitements inducteurs de l’ovulation ;
- Drilling ovarien en cas d’échec du traitement médical ;
- Fécondation in vitro en dernier recours.
Une prise en charge précoce et adaptée de l’infertilité liée au SOPK est essentielle et peut permettre la survenue d’une grossesse dans la majorité des cas.
Suivi de grossesse spécifique en cas de SOPK
Les femmes ayant un SOPK présentent un risque plus élevé de complications pendant la grossesse, nécessitant donc une surveillance rapprochée.
On peut observer :
- Une majoration du risque de fausse couche précoce, de pré-éclampsie, de diabète gestationnel et de naissance prématurée ;
- Des troubles métaboliques tels qu’une insulinorésistance, une dyslipidémie, une hypertension artérielle ;
- Une prise de poids excessive.
Un suivi régulier est donc indispensable avec :
- Consultations mensuelles en début de grossesse puis bimensuelles en fin de grossesse ;
- Surveillance rapprochée de la glycémie à jeun et de la courbe pondérale ;
- Dépistage du diabète gestationnel entre 24 et 28 semaines d’aménorrhée ;
- Surveillance de la croissance fœtale par échographies et dopplers utérins ;
- Dépistage de la pré-éclampsie par mesure régulière de la tension artérielle et dosage des protéines dans les urines.
Une prise en charge nutritionnelle et psychologique est également recommandée.
En cas de désir de grossesse, il est conseillé aux femmes atteintes de SOPK de consulter avant le début de la grossesse afin de mettre en place un suivi adapté et des mesures préventives dès le début.
Foire aux questions (FAQ)
Le SOPK disparaît-il avec l’âge ?
Avec l’avancée en âge, les symptômes du SOPK ont tendance à s’atténuer. En effet, la ménopause s’accompagne d’une baisse des taux d’hormones sexuelles, ce qui améliore l’hyperandrogénie. Cependant, le risque de complications métaboliques persiste.
Quels sont les traitements naturels contre le SOPK ?
Certains traitements naturels peuvent être essayés en complément des mesures hygiéno-diététiques : phytothérapie à base de sauge ou d’actée à grappes noires, supplémentation en inositol ou acides gras oméga-3, aromathérapie à l’huile essentielle de sauge sclarée. Mais leur efficacité n’est pas prouvée scientifiquement.
Le SOPK peut-il récidiver après une grossesse ?
La grossesse n’est pas un traitement du SOPK. Suite à l’accouchement, les symptômes ont tendance à réapparaître, d’autant plus si la patiente reprend du poids. Un suivi régulier doit donc être poursuivi, avec si besoin une reprise du traitement.
Quels sont les conseils alimentaires en cas de SOPK ?
Il est recommandé de suivre une alimentation de type méditerranéen, riche en légumes, fruits, céréales complètes, protéines maigres et oméga-3. Il faut éviter les sucres rapides, les graisses saturées et l’alcool et fractionner les repas. Un apport calorique légèrement déficitaire facilite la perte de poids.
Le SOPK augmente-t-il le risque de fausse couche ?
Oui, le risque de fausse couche précoce est légèrement augmenté en cas de SOPK, probablement à cause des taux élevés d’androgènes. Il est donc important de bien équilibrer l’hyperandrogénie avant et pendant la grossesse pour optimiser ses chances.
Ce qu’il faut retenir
Le syndrome des ovaires polykystiques est une pathologie complexe aux complications multiples. Sa prise en charge doit être globale et pluridisciplinaire. Son diagnostic précoce permet la mise en place de mesures hygiéno-diététiques qui améliorent le pronostic métabolique et reproductif.
