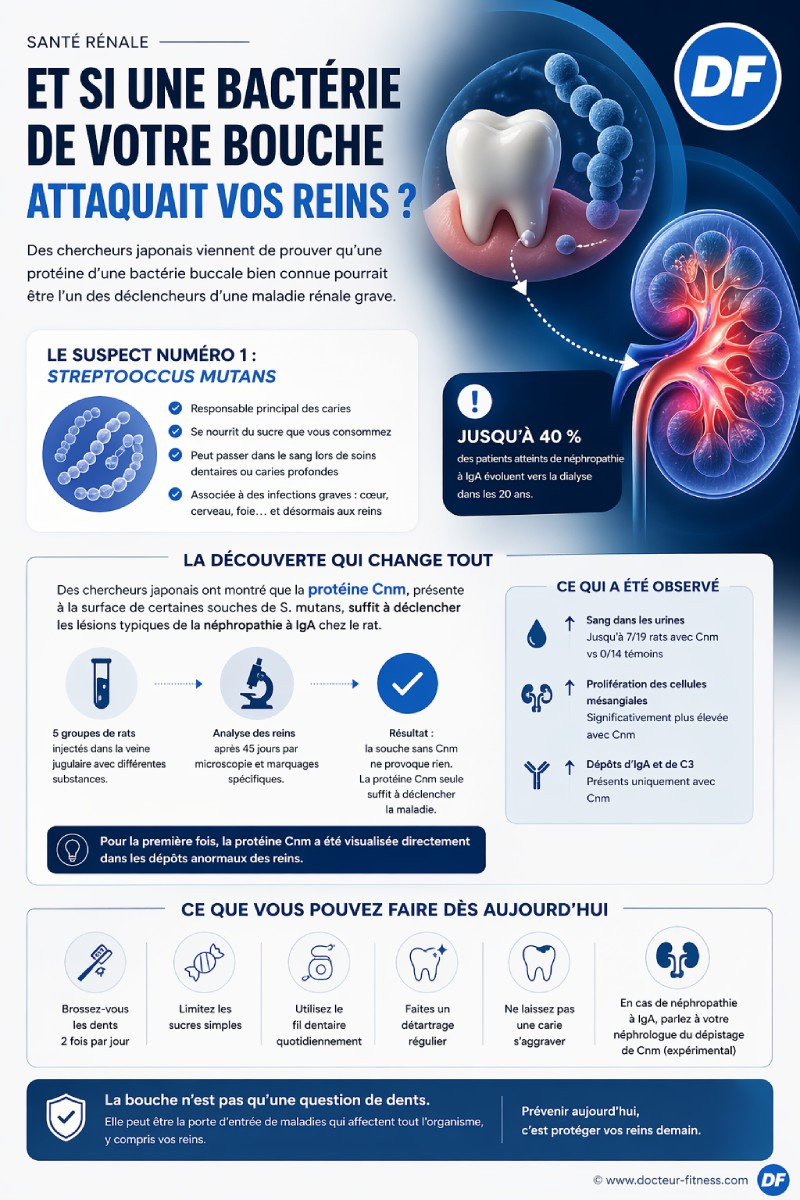
Il vit dans votre bouche depuis l’enfance. Il se nourrit du sucre que vous mangez. Il creuse vos dents, provoque des caries, et jusqu’ici, c’était tout ce qu’on lui reprochait. Mais des chercheurs japonais viennent de publier une étude qui change complètement la donne. Ce micro-organisme banal, présent chez la majorité des adultes, pourrait être l’un des responsables d’une maladie rénale qui touche des millions de personnes dans le monde et qui pousse jusqu’à 40 % des malades vers la dialyse.
Le plus inquiétant ? Ce n’est pas la bactérie elle-même qui pose problème. C’est une protéine minuscule accrochée à sa surface. Et les chercheurs ont maintenant la preuve directe qu’elle suffit, à elle seule, à attaquer les reins.

Table des matières
Une maladie rénale qui avance masquée
La néphropathie à IgA, aussi appelée maladie de Berger, est la forme la plus fréquente de glomérulonéphrite primaire dans le monde. Derrière ce nom compliqué se cache une réalité simple : le système immunitaire dépose des amas d’anticorps (les IgA, un type de protéine de défense) dans les reins, plus précisément dans les glomérules (les petits filtres qui nettoient le sang).
Les premiers signes passent souvent inaperçus :
- Du sang dans les urines, parfois visible, souvent microscopique ;
- De la protéine dans les urines ;
- Une tension artérielle qui grimpe progressivement.
Le problème, c’est que cette maladie évolue lentement, pendant des années, sans bruit. Selon les données publiées dans Communications Biology(1), environ 30 à 40 % des patients finissent par développer une insuffisance rénale terminale dans les vingt ans qui suivent le diagnostic. Terminale signifie ici : dialyse ou greffe.
Et jusqu’à présent, une question taraudait les néphrologues : pourquoi cette maladie apparaît-elle ? D’où vient-elle ? Plusieurs pistes existaient, notamment les infections respiratoires hautes (angines à répétition), mais aucun coupable précis n’avait été formellement identifié.
Une équipe japonaise vient peut-être de mettre un nom sur l’un des responsables. Et la réponse se trouve dans un endroit inattendu.
Le suspect numéro 1 : une bactérie dentaire bien connue
Streptococcus mutans. Ce nom ne vous dit peut-être rien, mais ce micro-organisme vit dans votre bouche. Il s’agit du principal responsable des caries dentaires. Il se nourrit du sucre que vous consommez, produit de l’acide, attaque l’émail et creuse vos dents.
Ce qui est moins connu, c’est que cette bactérie peut quitter la bouche. Lors d’un simple brossage un peu vigoureux, d’un détartrage, d’une extraction dentaire ou même d’une carie profonde qui atteint la pulpe, elle peut passer dans le sang. C’est ce qu’on appelle une bactériémie (présence de bactéries dans la circulation sanguine).
Une fois dans le sang, certaines souches de Streptococcus mutans causent des problèmes sérieux :
- Elles peuvent coloniser les valves du cœur et provoquer une endocardite infectieuse ;
- Elles sont associées à des hémorragies cérébrales ;
- Elles ont été retrouvées dans des lésions de colite ulcéreuse ;
- Elles sont impliquées dans la stéatohépatite non alcoolique (une maladie du foie) ;
- Elles sont soupçonnées depuis plusieurs années de jouer un rôle dans la néphropathie à IgA.
Mais toutes les souches de Streptococcus mutans ne se valent pas. Certaines portent une arme secrète à leur surface. Et cette arme a désormais un nom.
Cnm : la protéine qui fait la différence
Certaines souches de Streptococcus mutans expriment à leur surface une protéine appelée Cnm. C’est une protéine de liaison au collagène (le collagène est une fibre qui structure nos tissus, notamment les vaisseaux sanguins et les reins). Cette protéine Cnm pèse environ 120 kilodaltons (une unité de masse moléculaire) et elle a une particularité redoutable : elle permet à la bactérie d’adhérer aux cellules des vaisseaux sanguins, puis de les envahir.
Des études antérieures avaient déjà établi des corrélations troublantes :
- Les souches de S. mutans porteuses du gène Cnm sont beaucoup plus fréquentes chez les patients atteints de néphropathie à IgA que chez les personnes en bonne santé ;
- Chez ces patients, plus la charge en caries est importante (indice CAOD élevé), plus le taux de protéine dans les urines grimpe ;
- La présence de ces souches dans les amygdales est associée aux formes sévères de la maladie.
Toutes ces données laissaient penser que Cnm jouait un rôle. Mais corrélation n’est pas causalité. Il restait à démontrer, expérimentalement, que cette protéine était bien la responsable, et pas simplement une spectatrice présente sur les lieux du crime.
C’est exactement ce que l’équipe menée par Shuhei Naka, Daiki Matsuoka et Michiyo Matsumoto-Nakano, de l’Université d’Okayama, a entrepris de prouver. Leur méthode est particulièrement élégante.
L’expérience qui change tout
Les chercheurs ont travaillé sur des rats Sprague-Dawley, âgés de 4 semaines. Ils les ont répartis en cinq groupes et leur ont injecté différentes substances directement dans la veine jugulaire, pour simuler ce qui se passe lorsque la bactérie passe dans le sang après un soin dentaire ou une carie profonde :
- Groupe témoin : du sérum physiologique (PBS) seul ;
- Groupe SN74 : la souche complète de S. mutans porteuse de Cnm, isolée de la bouche d’un patient atteint de néphropathie à IgA sévère ;
- Groupe CND : la même souche, mais modifiée génétiquement pour ne plus produire la protéine Cnm (souche dite « knock-out ») ;
- Groupe Comp : la souche knock-out à laquelle on a réintroduit la capacité de produire Cnm (souche complémentée) ;
- Groupe rCnm : uniquement la protéine Cnm recombinante, produite en laboratoire, sans aucune bactérie.
Chaque rat a reçu environ 100 millions de bactéries (1 × 10⁸ unités formant colonie) ou 200 microgrammes de protéine recombinante. Puis les chercheurs ont attendu 45 jours avant d’analyser les reins. L’idée était simple : si Cnm est vraiment le coupable, alors la souche sans Cnm ne devrait rien provoquer, et la protéine seule devrait suffire à déclencher les lésions.
Les résultats sont sans appel
Après 45 jours, les reins des rats ont été examinés en détail par coloration histologique, immunofluorescence et microscopie électronique. Voici ce qui a été observé :
Sang dans les urines (hématurie) :
- Groupe témoin PBS : 0 rat sur 14 ;
- Groupe CND (sans Cnm) : 1 rat sur 14 ;
- Groupe SN74 (avec Cnm) : 7 rats sur 19 ;
- Groupe Comp (Cnm réintroduit) : 3 rats sur 20 ;
- Groupe rCnm (protéine seule) : 4 rats sur 18.
Prolifération des cellules mésangiales (les cellules qui soutiennent la structure du filtre rénal, dont la multiplication anormale est la signature de la néphropathie à IgA) :
- Elle est significativement plus élevée dans les groupes SN74 et Comp que dans les groupes PBS et CND ;
- Elle est aussi élevée chez les rats ayant reçu uniquement la protéine Cnm recombinante.
Dépôts d’IgA et de complément C3 dans le mésangium (marqueurs diagnostiques de la maladie) :
- Présents de façon marquée dans les groupes SN74, Comp et rCnm ;
- Absents dans les groupes PBS et CND.
Autrement dit : la souche dépourvue de Cnm ne provoque rien. La souche qui en possède déclenche la maladie. Et la protéine Cnm, injectée seule, suffit à reproduire les lésions.
Mieux encore, grâce à la microscopie immunoélectronique, les chercheurs ont directement visualisé la protéine Cnm à l’intérieur des dépôts denses aux électrons, c’est-à-dire là où se forment les lésions rénales caractéristiques. Pour la première fois, une protéine bactérienne est identifiée physiquement dans la zone lésée.
Pourquoi c’est une découverte majeure
Jusqu’à présent, plusieurs bactéries et virus avaient été évoqués comme possibles déclencheurs de la néphropathie à IgA : Haemophilus parainfluenzae, Staphylococcus aureus, Escherichia coli, Helicobacter pylori, le virus d’Epstein-Barr, le cytomégalovirus ou encore le virus de l’hépatite B. Mais aucune étude n’avait jamais démontré la présence directe d’une protéine bactérienne dans les lésions rénales elles-mêmes.
Les auteurs de l’étude avancent une hypothèse mécanique. La protéine Cnm, une fois libérée dans le sang (soit depuis la surface des bactéries, soit lorsque la bactérie se fragmente), se lierait à des anticorps IgA circulants. Cette liaison favoriserait la production d’une forme anormale d’IgA, appelée IgA déficiente en galactose ou Gd-IgA1. Cette forme défectueuse forme ensuite des complexes immuns qui viennent se coincer dans le filtre rénal, déclenchant l’inflammation et la destruction progressive des glomérules.
Il est intéressant de noter que dans le groupe ayant reçu la protéine recombinante, les chercheurs ont aussi observé une augmentation significative des IgG sériques, ce qui suggère une activation large du système immunitaire.
Les chercheurs restent prudents, et c’est à souligner. Ils précisent qu’aucun changement significatif n’a été observé sur la fonction rénale globale à 45 jours (albumine, urée, créatinine). Les lésions correspondent à un stade précoce de la maladie. Il faudra d’autres études pour confirmer le mécanisme exact, notamment examiner si la protéine Cnm se lie directement à d’autres immunoglobulines.
Ce que cela pourrait changer pour les patients
Si ces résultats sont confirmés chez l’humain, les implications sont considérables :
- Un test salivaire par PCR (une technique qui détecte le gène Cnm) pourrait identifier les personnes à risque ;
- Une prise en charge dentaire agressive chez les patients atteints de néphropathie à IgA porteurs de souches Cnm-positives deviendrait une priorité thérapeutique ;
- L’amygdalectomie (ablation des amygdales), déjà utilisée dans certains protocoles, pourrait être repositionnée, puisque des études récentes montrent qu’elle est particulièrement efficace chez les patients porteurs de Cnm ;
- À plus long terme, des traitements ciblant spécifiquement la protéine Cnm, par exemple des anticorps neutralisants, pourraient être développés ;
- Un vaccin anti-Cnm n’est pas une hypothèse farfelue si le mécanisme se confirme.
Ce que cela vous dit
La prévention passe d’abord par la bouche. Plusieurs gestes simples limitent la prolifération de Streptococcus mutans et réduisent le risque de passage dans le sang :
- Brosser ses dents au moins deux fois par jour avec un dentifrice fluoré ;
- Limiter la consommation de sucres simples, qui nourrissent spécifiquement cette bactérie ;
- Passer le fil dentaire pour éliminer le biofilm entre les dents ;
- Faire un détartrage régulier chez le dentiste ;
- Ne pas laisser traîner une carie, car plus elle creuse, plus la bactérie s’approche de la pulpe dentaire et donc de la circulation sanguine ;
- En cas de néphropathie à IgA connue, parler à son néphrologue d’un éventuel dépistage salivaire de Cnm, encore expérimental mais discuté dans la littérature.
Cette étude ne prouve pas que se brosser les dents protège des maladies rénales. Elle montre en revanche qu’un lien de causalité entre une protéine bactérienne buccale et une atteinte rénale existe, chez l’animal. C’est un pas important dans la compréhension d’une maladie qui laisse encore trop de patients sans réponse.
La bouche, ce n’est pas juste les dents. C’est aussi une porte d’entrée vers tout le reste du corps. Et parfois, ce qui s’y passe finit par remonter jusqu’aux reins.
Résumé en image
Sur le même sujet
Sources éditoriales et fact-checking