Le mélanome est un cancer de la peau qui se développe à partir des mélanocytes, les cellules productrices de mélanine qui donnent la couleur à la peau. C’est la forme la plus grave des cancers cutanés, responsable à lui seul de 75 % des décès liés à ce type de cancer.
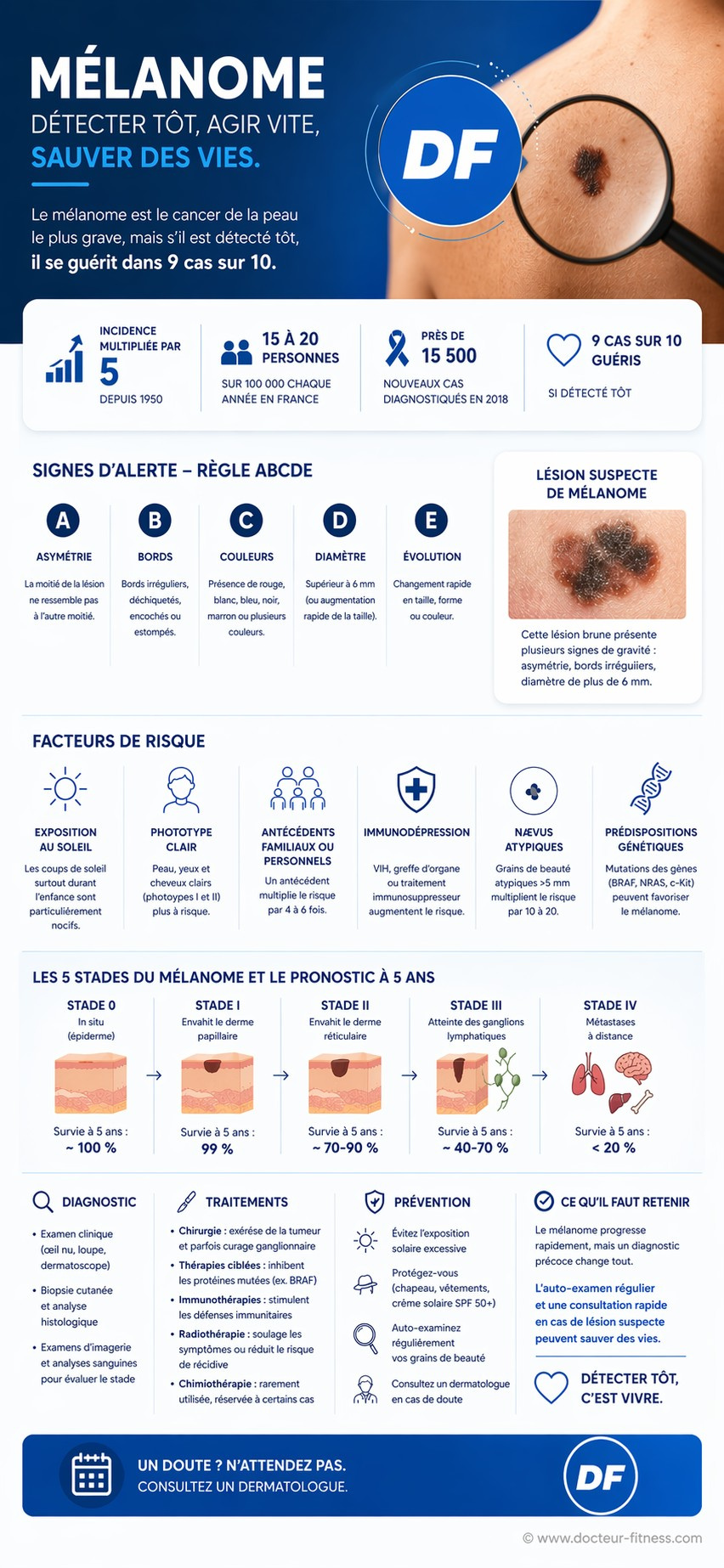
Son incidence a été multipliée par 5 depuis 1950. Aujourd’hui, le mélanome touche 15 à 20 personnes sur 100 000 chaque année en France. C’est le cancer dont l’augmentation est la plus rapide, avec près de 15 500 nouveaux cas diagnostiqués en 2018. Heureusement, s’il est détecté tôt, le mélanome se guérit dans 9 cas sur 10. D’où l’importance capitale du diagnostic précoce.

Table des matières
Signes d’alerte et images du mélanome
Certains signes doivent vous alerter quand vous examinez vos grains de beauté. Il faut consulter rapidement si l’un d’eux :
- Présente une asymétrie : la moitié de la lésion ne ressemble pas à l’autre moitié ;
- À des bords irréguliers : les bords sont déchiquetés, encochés ou estompés ;
- Montre différentes couleurs : présence de rouge, de blanc, de bleu, de noir, de marron…
- À un diamètre supérieur à 6 mm : l’évolution la plus suspecte est l’augmentation rapide de la taille ;
- Évolue rapidement : changement du grain de beauté en taille, forme ou couleur.
Voici quelques images de lésions qui doivent alerter :
Lésion suspecte de mélanome
Cette lésion brune présente plusieurs signes de gravité : asymétrie, bords irréguliers, diamètre de plus de 6 mm.

Crédit photo © Adobe Stock
Symptômes
Les symptômes qui doivent vous alerter :
- Une lésion cutanée qui démange, brûle ou saigne ;
- Des croûtes à la surface d’un grain de beauté ;
- Un grain de beauté qui change d’aspect ou grossit.
En l’absence de symptômes, seul un examen visuel minutieux permet de détecter un mélanome à un stade précoce.
Crédit vidéo © Allo Docteurs – YouTube
Causes et facteurs de risque
Exposition excessive au soleil
L’exposition aux rayons UV, surtout intense et intermittente, est le principal facteur de risque de mélanome. Les coups de soleil durant l’enfance semblent particulièrement nocifs.
Phototype cutané
Les personnes à la peau, aux yeux et aux cheveux clairs (phototypes I et II) présentent davantage de risques de développer un mélanome. Leur peau contenant moins de mélanine, elle est moins protégée contre les UV.
Antécédents personnels ou familiaux
Avoir déjà eu un mélanome multiplie par 4 le risque d’une nouvelle tumeur. Quant aux antécédents familiaux, ils augmentent le risque jusqu’à 6 fois dans le cas où deux parents au premier degré ont été touchés.
Immunodépression
Le système immunitaire joue un rôle dans la surveillance et la destruction des cellules cancéreuses. Les personnes immunodéprimées (infection par le VIH, greffe d’organe…) présentent donc davantage de risques de développer un mélanome.
Nævus atypiques
Les nævus (grains de beauté) de grande taille (>5mm), aux contours irréguliers, de couleur non uniforme ou évolutifs sont appelés « atypiques ». Ils multiplient par 10 à 20 le risque de mélanome.
Compréhension du mélanome
Origine cellulaire
Le mélanome se développe à partir des mélanocytes, cellules situées dans l’épiderme (couche superficielle de la peau). L’exposition excessive aux UV, notamment de type B, endommage l’ADN des mélanocytes. Les lésions subies par le génome aboutissent à des mutations activatrices de proto-oncogènes ou inactivatrices de gènes suppresseurs de tumeurs.
Parmi les anomalies génétiques récurrentes figurent les mutations des gènes BRAF, NRAS ou c-Kit qui confèrent un avantage prolifératif aux mélanocytes altérés. S’ensuivent des cycles répétés de destruction et de régénération cellulaire aberrants, jusqu’à l’émergence de clones mélanocytaires malignes à l’origine du mélanome.
Mécanismes de croissance et de dissémination
Les cellules cancéreuses se multiplient de façon excessive et anarchique, formant une tumeur maligne au niveau de la peau. Avec le temps, des cellules tumorales s’en détachent et migrent via les vaisseaux sanguins ou lymphatiques vers d’autres organes où elles forment des métastases.
Le mélanome peut ainsi diffuser vers les ganglions lymphatiques régionaux, le cerveau, les poumons, le foie ou les os. Cette dissémination métastatique est responsable de la mortalité liée à ce cancer.
Crédit vidéo © La Science En Schémas – YouTube
Stades et pronostic
On distingue 5 stades de mélanome :
- Stade 0 : lésion limitée à l’épiderme ;
- Stade I : envahissement du derme papillaire ;
- Stade II : envahissement du derme réticulaire ;
- Stade III : atteinte des ganglions lymphatiques régionaux ;
- Stade IV : formation de métastases à distance.
Plus le mélanome est diagnostiqué tôt, meilleur est le pronostic : le taux de survie à 5 ans est de 99 % au stade I, mais chute à moins de 20 % au stade IV métastatique.
Diagnostic
Le diagnostic de certitude du mélanome repose sur l’examen histologique d’un prélèvement de la lésion cutanée suspecte. Avant d’en arriver à cette biopsie dermatologique à visée diagnostique, la démarche débute par un examen méticuleux de la lésion.
Examen clinique
L’inspection visuelle de la lésion est la première étape décisive. Elle est réalisée par un dermatologue, médecin spécialiste des maladies de la peau et des cancers cutanés. Lors de la consultation, le praticien examine avec attention la morphologie du nævus. À l’œil nu d’abord, puis à l’aide d’une loupe qui permet un grossissement de 10 fois, il inspecte la taille, la forme, la couleur, l’évolution récente et les signes d’alerte évocateurs de malignité (asymétrie, bords irréguliers, diamètre important…).
Parfois, l’utilisation d’un dermatoscope, appareil optique qui permet d’étudier en profondeur le grain de beauté, s’avère nécessaire. Cet examen dermoscopique apporte des informations capitales sur la structure interne et l’agencement des couleurs de la lésion pigmentée. Le dermatologue peut ainsi se faire une idée plus précise avant de poursuivre les investigations.
Biopsie cutanée
Si l’aspect clinique du nævus se révèle préoccupant, une biopsie est alors pratiquée. Il s’agit du prélèvement chirurgical d’un fragment de la lésion effectué sous anesthésie locale. La pièce de biopsie est ensuite acheminée au laboratoire d’anatomopathologie où elle sera examinée au microscope en détails par un médecin spécialiste.
L’analyse microscopique du fragment de tissu prélevé va permettre de distinguer une lésion bénigne d’une tumeur maligne et de poser le diagnostic formel de mélanome. Elle donnera aussi des informations capitales sur le type histologique de cancer (mélanome à extension superficielle ou nodulaire), son niveau d’invasion dans l’épaisseur de la peau et d’autres caractéristiques pronostiques.
Examens d’imagerie et analyses sanguines
Une fois le diagnostic confirmé, des examens complémentaires sont prescrits pour déterminer si le mélanome s’est propagé :
- Radiographie pulmonaire ;
- Scanner cérébral, thoracique et abdominal ;
- IRM cérébrale ;
- Analyse des ganglions lymphatiques sentinelles ;
- Dosages sanguins des marqueurs tumoraux (LDH, S100B).
L’objectif est de déterminer avec précision le stade d’avancement du mélanome afin d’adopter la meilleure stratégie thérapeutique.
Traitements
Le choix du traitement dépend du stade du mélanome, de sa localisation, de l’état général du patient et de certains paramètres biologiques. Plusieurs options thérapeutiques sont disponibles, parfois en association :
La chirurgie, pierre angulaire de la prise en charge localisée
La chirurgie est le traitement de première intention dans la grande majorité des cas de mélanome localisé en stade I et II, ainsi que dans certains stade III. Elle consiste en l’exérèse de la tumeur primitive avec une marge de tissu sain dont l’étendue est adaptée à l’épaisseur du mélanome et au risque de récidive locale.
Chez les patients avec ganglions lymphatiques envahis mais sans métastase à distance décelable, la chirurgie du site primitif peut être complétée par un curage ganglionnaire, geste chirurgical qui vise à retirer les ganglions lymphatiques drainant la zone où se trouve la tumeur. Cette chirurgie radicale a pour but d’éliminer un éventuel reliquat de cellules cancéreuses et de prévenir une dissémination ultérieure.
Des thérapies médicamenteuses innovantes aux résultats spectaculaires
Ces dernières années, de nouvelles stratégies médicamenteuses ont considérablement amélioré le pronostic des mélanomes localement avancés ou métastatiques.
On distingue les thérapies dites “ciblées” des immunothérapies. Les premières visent à bloquer la prolifération cellulaire en inhibant l’action d’une protéine mutée ou surexprimée à la surface des cellules. Quant aux secondes, elles stimulent les défenses immunitaires du patient pour qu’elles reconnaissent et attaquent spécifiquement les cellules tumorales.
Ces traitements médicamenteux sont parfois utilisés seuls, mais le plus souvent associés ou en séquence après la chirurgie chez les patients à haut risque de récidive. Ils diminuent significativement le risque de rechute et améliorent la survie globale.
La radiothérapie pour soulager les symptômes
Des faisceaux de rayons ionisants sont dirigés vers la zone envahie par les cellules cancéreuses, provoquant des dommages létaux à leur ADN et entraînant leur mort.
La radiothérapie peut être utilisée dans différents contextes. Chez les patients atteints de métastases symptomatiques au cerveau ou aux os, elle permet de réduire le volume tumoral et de soulager les douleurs ou déficits neurologiques.
Après une chirurgie incomplète, la radiothérapie adjuvante diminue les risques de récidive locale. Enfin, une radiothérapie palliative est parfois délivrée en fin de vie pour améliorer la qualité de vie.
Ses effets secondaires dépendent du site irradié. Des protocoles courts et hypofractionnés tendent à se généraliser pour limiter la toxicité du traitement.
La chimiothérapie classique peu employée
La chimiothérapie conventionnelle, qui utilise des agents cytotoxiques pour éliminer les cellules à prolifération rapide, a longtemps déçu dans la prise en charge du mélanome. Son efficacité est très limitée dans ce type de tumeur, intrinsèquement résistante aux traitements de chimiothérapie classiques.
Elle conserve cependant une place dans quelques situations bien définies, comme en cas d’échec des thérapies ciblées chez certains patients mutés BRAF. Ses effets secondaires restent néanmoins importants compte tenu de sa faible efficacité dans cette pathologie.
Ce qu’il faut retenir
Le mélanome est un cancer de la peau redoutable, car il progresse rapidement et forme des métastases. Mais lorsqu’il est diagnostiqué et traité précocement, les chances de guérison atteignent 90 %. L’auto-examen régulier de ses grains de beauté ainsi qu’une consultation chez le dermatologue en cas de lésion suspecte sont capitaux pour bénéficier de meilleures chances de survie.
Résumé en image